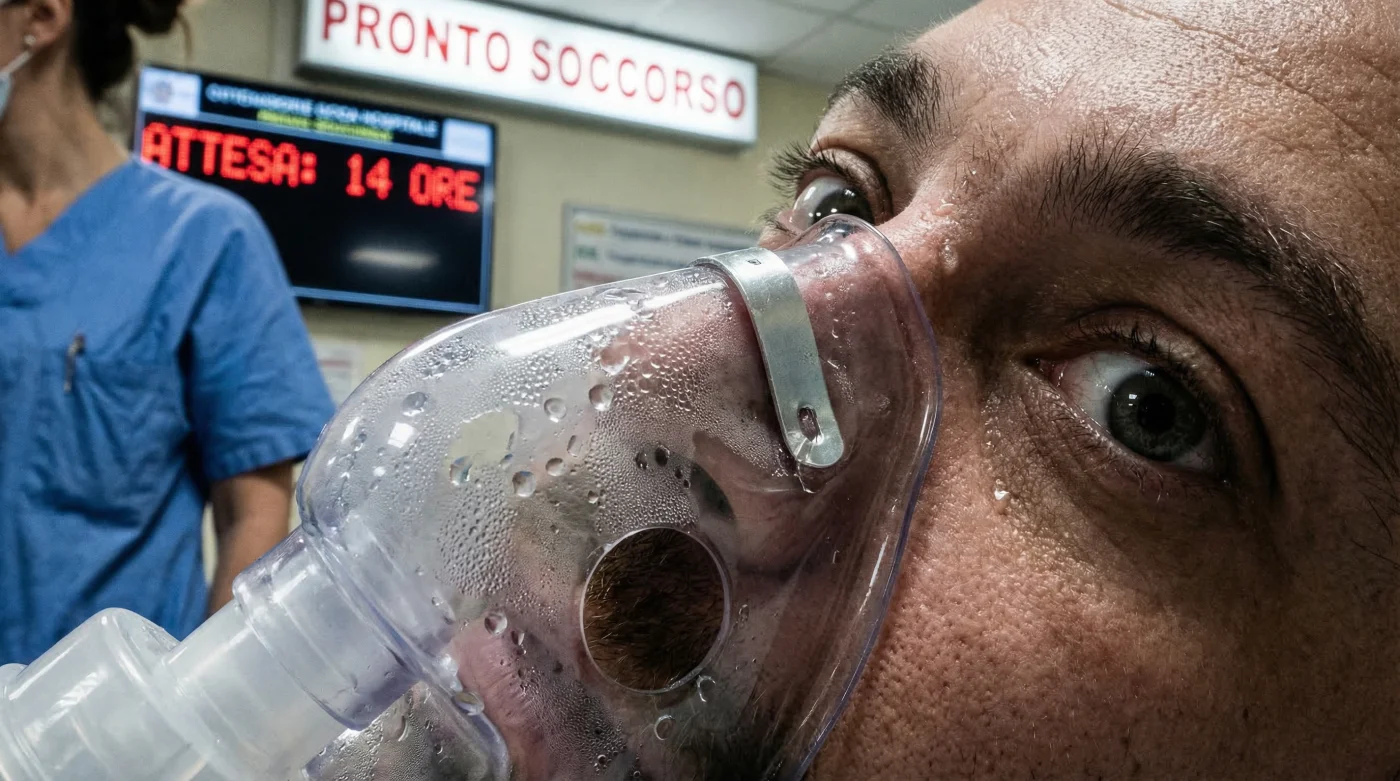
L’inverno italiano sta affrontando un nemico sanitario tanto insidioso quanto inaspettato, capace di paralizzare le strutture di emergenza da Nord a Sud. Quello che fino a pochissimo tempo fa veniva comunemente derubricato a banale raffreddore stagionale si sta trasformando in un’autentica emergenza clinica su scala nazionale. Nelle ultime settimane, i reparti di pronto soccorso hanno registrato un afflusso senza precedenti di pazienti di tutte le età, con intere famiglie costrette a estenuanti attese a causa di crisi respiratorie improvvise e apparentemente inspiegabili. Le ambulanze lavorano a ritmi frenetici e i posti letto nei reparti di terapia sub-intensiva iniziano a scarseggiare.
Il vero pericolo di questa ondata da record non risiede esclusivamente nell’aggressività mutata del patogeno, ma in una diffusa abitudine all’autodiagnosi che sta ingannando migliaia di persone. Moltissimi pazienti ignorano sistematicamente i primi, lievi segnali preliminari, scambiandoli per semplice affaticamento invernale o allergia alla polvere. Questo errore di valutazione permette all’infezione di scendere in profondità nei polmoni, fino a quando la saturazione dell’ossigeno crolla verticalmente in poche ore. Scoprire le esatte statistiche di questo picco epidemico e, soprattutto, identificare i tre sintomi occulti che tutti trascurano è diventata l’unica reale linea di difesa per evitare un ricovero d’urgenza.
L’Impennata Silenziosa: Dati Record e Categorie a Rischio
Le ultime rilevazioni diffuse dalle autorità sanitarie italiane delineano un quadro clinico allarmante. Rispetto alla media dell’ultimo decennio, gli accessi al pronto soccorso per complicanze respiratorie acute sono aumentati di un impressionante 350%. Questa pressione straordinaria sul sistema sanitario nazionale non è attribuibile ai classici ceppi influenzali, bensì a una diffusione capillare del Virus Respiratorio Sinciziale (VRS). Il fenomeno del cosiddetto debito immunitario post-pandemico ha lasciato un’ampia fetta della popolazione estremamente vulnerabile a questo specifico agente virale, abbassando la soglia di tolleranza delle nostre vie aeree.
Gli esperti in virologia e pneumologia confermano che l’infezione si propaga con un tasso di contagiosità elevatissimo (R0 stimato tra 3.0 e 4.5 in ambienti chiusi), colpendo non solo i più piccoli, ma mietendo vittime anche tra giovani adulti e anziani. L’assenza di un’immunità di gregge solida e le attuali condizioni meteorologiche hanno creato la tempesta perfetta per il collasso dei triage ospedalieri.
| Categorie a Rischio | Livello di Pericolo | Beneficio dell’Intervento Rapido |
|---|---|---|
| Neonati (0-12 mesi) | Critico | Previene la bronchiolite severa e l’intubazione endotracheale |
| Over 65 con comorbilità | Alto | Evita lo scompenso cardiaco e la polmonite batterica secondaria |
| Adulti sani e giovani | Moderato | Interrompe la catena di trasmissione intrafamiliare |
Ma come può un microrganismo storicamente noto per causare lievi fastidi stagionali eludere in modo così massiccio le nostre difese e portarci dritti all’accettazione del triage ospedaliero?
La Biologia dell’Infezione e i Parametri Scientifici da Monitorare
Il Virus Respiratorio Sinciziale possiede un’affinità particolare per le cellule epiteliali delle basse vie respiratorie. Una volta inalato attraverso goccioline di saliva (droplets), il virus innesca un’intensa risposta infiammatoria. Le cellule ciliate, che normalmente ripuliscono i polmoni, si fondono tra loro creando strutture anomale chiamate, appunto, sincizi. Questo processo genera una massiccia produzione di muco denso e la necrosi dei tessuti superficiali, portando all’ostruzione dei bronchioli. È esattamente in questa fase che la meccanica respiratoria va in crisi, riducendo l’apporto di ossigeno nel sangue periferico e centrale.
Per comprendere appieno la gravità dell’infezione e attuare un corretto triage domiciliare, è essenziale padroneggiare i dati scientifici e riconoscere i legami diretti tra ciò che si osserva e ciò che accade all’interno del corpo. La diagnostica casalinga deve basarsi su osservazioni mirate:
- Fischio sibillante durante l’espirazione = Restringimento acuto e spasmo dei bronchioli inferiori.
- Letargia o sonnolenza anomala = Ipossia cerebrale iniziale dovuta a carenza prolungata di ossigeno.
- Inappetenza severa improvvisa = Sforzo respiratorio che impedisce la corretta coordinazione tra deglutizione e respiro.
- Tachicardia a riposo = Tentativo del muscolo cardiaco di compensare la scarsa ossigenazione del sangue.
| Parametro Clinico | Valore Fisiologico Normale | Soglia d’Allarme VRS |
|---|---|---|
| Saturazione Ossigeno (SpO2) | Maggiore del 96% | Minore del 92% (richiede ossigenoterapia) |
| Frequenza Respiratoria (Adulti) | 12 – 20 atti al minuto | Maggiore di 28 atti al minuto a riposo |
| Frequenza Respiratoria (Neonati) | 30 – 40 atti al minuto | Maggiore di 60 atti al minuto (emergenza) |
| Tempo di Incubazione Virale | 3 – 5 giorni | 6 – 8 giorni (picco della cascata citochinica) |
Riconoscere questi parametri strumentali e fisiologici è indiscutibilmente cruciale, eppure esistono ulteriori e specifici campanelli d’allarme comportamentali e fisici che i pazienti sistematicamente ignorano fino al manifestarsi della crisi totale.
I 3 Sintomi Nascosti Prima del Crollo Respiratorio
- Deodorante antitraspirante applicato al mattino blocca i recettori sudoripari in modo inefficace.
- Olio di cocco applicato sul viso dopo i cinquantanni dilata i pori.
- Creatina monoidrato assunta dopo i sessantanni inverte il declino cognitivo.
- Acqua micellare lasciata sul viso disintegra la barriera cutanea notturna.
- Olio di rosmarino applicato puro sul cuoio capelluto brucia i follicoli.
1. La Tosse Staccata e Secca Notturna
Diversamente dalla classica tosse grassa influenzale, l’infezione da VRS nelle sue fasi critiche produce una tosse definita a staccato. È una tosse insistente, secca, che si presenta in attacchi ravvicinati simili a una mitragliatrice, impedendo al paziente di prendere fiato tra un colpo e l’altro. Questo sintomo peggiora drasticamente nelle ore notturne a causa della posizione supina che favorisce il ristagno del muco nei bronchioli ostruiti. Ignorare questa tosse, placandola con semplici rimedi naturali, maschera l’inizio del broncospasmo.
2. La Retrazione Intercostale e il Rientro del Giugulo
Un segno diagnostico fondamentale, spesso del tutto ignorato dai non addetti ai lavori, è l’uso dei muscoli accessori della respirazione. Quando i polmoni sono ostruiti dal muco infiammatorio generato dal Virus Respiratorio Sinciziale, il diaframma non basta più. Osservando il torace nudo del paziente (specialmente nei bambini), si noterà che la pelle viene letteralmente risucchiata tra le costole e alla base del collo (rientro del giugulo) a ogni inspirazione. Questo indica uno sforzo meccanico immenso che porterà inevitabilmente all’esaurimento muscolare e all’arresto respiratorio se non trattato tempestivamente.
3. Alterazione del Colorito Periferico (Pallore Marezzato)
Prima di arrivare alla cianosi conclamata (colorito bluastro), la pelle subisce una trasformazione sottile ma indicativa. A causa della vasocostrizione periferica – un meccanismo di difesa in cui il corpo concentra l’ossigeno rimanente verso gli organi vitali interni – le estremità, come mani, piedi e la zona intorno alla bocca, assumono un colorito pallido e marezzato (simile al marmo). Se premendo l’unghia del paziente il colore rosa impiega più di 3 secondi a tornare (tempo di riempimento capillare ritardato), il flusso sanguigno periferico è già seriamente compromesso.
Comprendere la reale gravità clinica di questi segnali occulti cambia radicalmente l’approccio terapeutico preventivo, imponendo un rigoroso e scientifico protocollo di gestione e monitoraggio domestico.
Il Protocollo di Prevenzione e Gestione Domiciliare
La gestione di un’infezione da VRS nelle prime fasi richiede una disciplina quasi clinica all’interno delle mura domestiche. L’obiettivo primario non è uccidere il virus, contro il quale gli antibiotici sono totalmente inefficaci, ma supportare le funzioni vitali del corpo mentre il sistema immunitario debella l’infezione. Gli esperti raccomandano caldamente di mantenere l’ambiente domestico a una temperatura rigorosa di 20 gradi Celsius. Ambienti troppo caldi seccano le mucose, peggiorando la densità del catarro polmonare. L’umidità relativa della stanza deve essere mantenuta costantemente tra il 50% e il 60% attraverso umidificatori a freddo o purificatori d’aria.
Per quanto riguarda l’idratazione, la regola d’oro è la somministrazione frazionata: fornire liquidi in piccole quantità ma frequentemente (circa 15-20 ml per kg di peso corporeo nelle 24 ore extra rispetto al normale fabbisogno). L’iperidratazione fluida fluidifica le secrezioni sinciziali molto meglio di qualsiasi farmaco da banco. In caso di febbre alta che compromette lo stato generale, il dosaggio raccomandato per il paracetamolo è di 10-15 mg per kg di peso, somministrabile ogni 6 ore, evitando rigorosamente sovrapposizioni con ibuprofene senza parere medico.
| Pratica Domiciliare | Cosa Fare (Standard di Qualità) | Cosa Evitare Assolutamente (Pericolo) |
|---|---|---|
| Idratazione e Nutrizione | Soluzioni saline e acqua a piccoli sorsi continui | Bevande eccessivamente zuccherate, latte vaccino denso in fase acuta |
| Gestione della Tosse | Lavaggi nasali frequenti con soluzione ipertonica al 3% | Uso di sciroppi sedativi per la tosse che bloccano l’espettorazione |
| Monitoraggio Clinico | Utilizzo di un pulsossimetro certificato (marchio CE medicale) | Affidarsi ad app per smartphone o smartwatch per misurare la SpO2 |
| Posizionamento Notturno | Riposo con la testa sollevata di 30 gradi (cuscino extra) | Dormire completamente supini su materassi eccessivamente morbidi |
Nonostante un’attenta, scrupolosa e metodica cura casalinga basata su queste evidenze, la linea di demarcazione tra una lenta ma sicura convalescenza e una potenziale e catastrofica urgenza medica può assottigliarsi in pochissime ore, richiedendo un’azione drastica e salvavita.
Quando Rivolgersi al Pronto soccorso Senza Esitare
L’afflusso record alle strutture di emergenza ha reso indispensabile ottimizzare gli accessi, ma non bisogna mai esitare quando i segni vitali varcano la soglia critica. Studi clinici e linee guida del Ministero della Salute delineano criteri di accesso chiari e inequivocabili. La corsa al pronto soccorso è tassativa se il paziente, adulto o bambino, mostra episodi di apnea (pause respiratorie prolungate superiori ai 15-20 secondi), se la saturazione dell’ossigeno rilevata con un dispositivo medico affidabile scende e rimane stabilmente sotto il 92%, o se si manifesta un decadimento sensoriale con incapacità di mantenere il contatto visivo o rispondere a stimoli vocali.
Inoltre, nei neonati sotto i 3 mesi di vita, il solo rifiuto totale dell’alimentazione per più di due pasti consecutivi associato a febbre oltre i 38 gradi Celsius costituisce un’emergenza assoluta. La tempestività di intervento medico, che spesso include l’erogazione di ossigeno ad alti flussi o la somministrazione di broncodilatatori via aerosol e corticosteroidi sistemici, è l’unico fattore in grado di scongiurare il collasso delle vie aeree inferiori. Informarsi preventivamente, monitorare i tre sintomi nascosti e agire con lucidità è il protocollo definitivo per proteggere se stessi e i propri cari durante questa eccezionale ondata epidemica virale.